Dělení cukrovky
Lidské tělo potřebuje energii, aby mohlo správně fungovat. Pro vlastní tvorbu energie používá vnější zdroje (jídlo).
Energii si zabezpečujeme ze třech základních živin v potravě. Jsou to cukry, tuky a bílkoviny. Zdrojem cukrů je mouka, brambory, rýže, ovoce (ovocný cukr neboli fruktóza), zelenina, ale i jednoduché cukry jako řepný cukr (sacharóza), mléčný cukr (laktóza). Aby se složené cukry (polysacharidy) přeměnily na energii, nejdřív se v trávicím traktu rozloží na malé části. Jedna z nich je glukóza. Potom se přenášejí krevními cévami do buněk, kde se vytváří energie.
Glukóza je základní zdroj energie využívaný v lidském těle. Medicínský výraz pro glukózu v krvi je glykémie: glyc = glukóza + (h)eama = krev. Glukóza v krvi se může jednoduše měřit ve venózové (žílové) anebo v kapilární krvi (např. krev z konečků prstů). Energie se uchovává ve formě glykogenu v játrech a ve svalech jako „energetická rezerva“. Glykogenová rezerva se používá například během stavu nalačno (v noci), anebo při tělesném cvičení. Játra taktéž můžou tvořit glukózu z ostatních zdrojů energie, z bílkovin a tuku.
Normální hodnota cukru v krvi (glykémie) je do 5,5mmol/l a po jídle méně než 7,8 mmol/l. Při hodnotě víc než 10 mmol/l se glukóza začíná vylučovat močí.
Po jídle se složené cukry stráví a vstupují do krevního oběhu, který je roznáší do buněk. Inzulín pomáhá svalům, játrům a tukovému tkanivu ve využití cukru v krvi. Je to hormon, který tvoří tzv. B-buňky ve slinivce břišní (pankreasu) a ta ho následně vylučuje. I játra potřebují inzulín, aby začal proces uchovávání glukózy ve formě zásoby (glykogenu).
Úloha inzulínu v lidském těle
Při nedostatku inzulínu anebo při jeho nedostatečném účinku dochází k poruše využití cukru (glukózy) v buňce. Buňky začínají používat jako zdroj energie tuky, které se však nedají dobře využít. Vznikají silné kyseliny, které okyselují vnitřní prostředí organizmu. Jejich vylučování můžeme změřit jednoduchým vyšetřením moči- proužkem na ketolátky. Jejich přítomnost je varovným příznakem.
Při nedostatečném působení inzulínu dochází i k zvýšenému odbourávání bílkovin, které jsou základní stavební jednotkou buněk. Jejich odbourávání a zpracovávání v játrech vyvolá zvýšení glykémie (hladiny glukózy v krvi). Při cukrovce buňky trpí nedostatkem uprostřed nadbytku.
Proti inzulínu působí vícero hormonů: glukagon, adrenalin, noradrenalin a kortizol. Nejsilnější z nich je glukagón. Vylučují ho tzv. A- buňky slinivky v závislosti od koncentrace cukru v krvi. Ulehčuje uvolňování glukózy z glukózového zásobníku v játrech a vyvolává tvorbu glukózy z jiných zdrojů.
Kortizol začíná působit k ránu. Zvyšuje hladinu glukózy, tj. energie či paliva na začínající se den.
Adrenalin a noradrenalin zvyšují hodnotu cukru v krvi ve stresové situaci. Organismus má připravenou energii, aby se svaly mohly zapojit a aby se situace mohla vyřešit.
Příznaky cukrovky
Při vyšších hodnotách cukru v krvi se vylučuje velké množství glukózy do moči; glukóza na sebe váže vodu a pacient je nucen často a hodně močit, někdy i 3 až 4 litry za den. Tělo se brání ztrátě tekutin jejich zvýšeným příjmem. Někdy pacient pociťuje sucho v ústech, nejčastěji v noci. Na základě velkých ztrát energie pacienti uvádějí slabost a nevýkonnost. Někdy dochází k poklesu hmotnosti – hubnutí. Velmi často pacienti pociťují svědění v genitální oblasti. Časté jsou infekce v močově-pohlavní oblasti (opakované záněty močových cest), onemocnění způsobené houbami a plísněmi. Projevem jsou i nehojící se hnisavé infekce kůže. Mnohokrát pacienta přivádí k lékaři zhoršení zraku, zejména zhoršení vidění do dálky, za šera nebo dojem, že mu před očima plavou černé útvary. Projevem cukrovky je i ztráta citlivosti prstů dolních končetin, pocit pálivých bolestí některých prstů, drobné svalové záškuby na dolních končetinách (zejména v noci), pocit chůze jakoby v ponožkách. Někdy se vyskytuje svědění. Nejzávažnějším projevem je život ohrožující stav, který se projevuje až kómatem, mělkým zrychleným dýcháním v důsledku silného okyselení organismu, vysokých hodnot cukru v krvi a ztráty tekutin (dehydratace).
Při cukrovce 2. typu jsou příznaky méně výrazné, tento typ často probíhá dlouhou dobu bez jakýchkoliv známek a projeví se až komplikacemi diabetu. Zmíněné příznaky se mohou vyvinout velmi rychle.
V současnosti se cukrovka nejednou zjistí při preventivním vyšetření nebo před plánovanou operací, když nejsou přítomny žádné příznaky, nebo jsou velmi mírné. Znamená to, že se nerozvinou tak jako při přirozeném průběhu onemocnění. To, že pacient nemá příznaky diabetu, nesnižuje míru jeho rizika. Samotná zvýšená glykémie – i bez příznaků – pro něj představuje vysoké riziko.
Co je cukrovka
Cukrovka, diabetes mellitus, je onemocnění rozmanitého původu, pro které je příznačné dlouhodobé zvýšení glukózy v krvi (hyperglykémie) s poruchou látkové přeměny cukrů, tuků a bílkovin; je způsobeno poruchou vylučování inzulínu, působení inzulínu nebo obou poruch současně.
O cukrovce hovoříme tehdy, je-li hodnota cukru v krvi nalačno více než 7,00 mmol / l a 2 hodiny po jídle nebo při náhodném stanovení více než 11,00 mmol / l.
Proč se vyvíjí cukrovka?
Diabetes 2. typu je způsobena zejména:
- inzulínovou rezistencí
- porušenou funkcí B-buněk zapříčiněnou sníženým vylučováním inzulínu
- sníženým působením hormonů tvořících se ve střevě a žaludku.
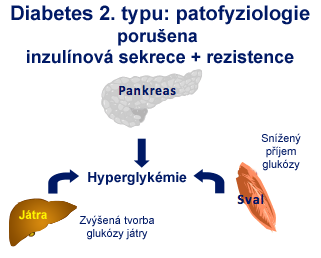
Při cukrovce počet nebo funkce buněk, jejichž úkolem je tvorba inzulínu, klesne na polovinu. Proč se to děje? Tělo ví, že příliš mnoho energie mu škodí. Brání se přijímání energie „uzamčením zámků“. Nicméně B-buňky určené na tvorbu klíčů k zámku (inzulínu) mají signál, že energie ukryté v glukóze (cukru v krvi) je příliš mnoho, a tedy tvoří klíče (inzulín), aby vpustili do buněk energii. Klíčů je třeba vytvořit více, a proto se B-buňky postupně vyčerpají a odumřou. Odborně se tento jev nazývá inzulínová rezistence. Znamená to, že k dosažení stejného účinku je třeba mnohem více účinné látky. Uvedený proces zapříčiňuje vývoj cukrovky zejména u obézních lidí. Pokud klesne hmotnost, vždy se zlepší citlivost na tělu vlastní nebo dodávaný inzulín.
Na začátku mají pacienti s diabetem 2. typu vysokou hladinu inzulínu, aby se kompenzovala inzulínová rezistence. Přesto je inzulínová sekrece, jako reakce na změny glukózy, poškozena. Mnozí lidé s 2. typem cukrovky mají roky po stanovení diagnózy takový nízký stupeň vylučování inzulínu, že je nutná léčba inzulínem.
Základní informace o diabetes mellitus – cukrovce
Cukrovka 2. typu je dlouhodobé a postupující onemocnění, při kterém postupně zaniká funkce a počet B- buněk. V současnosti nepoznáme žádný lék, který by dokázal buňky obnovit anebo jim plně vrátit funkci. Léky, které máme k dispozici, dokážou korigovat průběh onemocnění, snižovat výskyt komplikací, ale předpokladem úspěchu je spolupráce pacienta- ta spočívá v racionalizaci životního stylu, teda v dietě, snížení hmotnosti a pohybu. Pacient svým aktivním přístupem k léčbě výrazně zpomaluje průběh onemocnění. Studií skupin s vysokým výskytem cukrovky se zjistilo, že hlavním činitelem kromě dědičnosti je kombinace velmi malé tělesné aktivity s konzumací velkého množství vysoko kalorické stravy nevhodného složení, co způsobuje nadváhu značné části lidí žijících tímto způsobem života.
Dělení cukrovky
Cukrovka 2. typu (diabetes mellitus 2. typu) se vyskytuje nejčastěji. Vzniká v dospělosti, ale v současnosti postihuje i mladší lidi. Trpí ji osoby hlavně s vyšší tělesnou hmotností a sedavým způsobem života. Velmi často se vyskytuje u pokrevních příbuzných (matka, otec, sourozenci, tety, strýcové). Její příznaky nejsou výrazné, onemocnění probíhá dlouhé roky bez jakýchkoliv známek. Velmi často se projeví až závažnými komplikacemi. Mnohokrát jí předchází hraniční glykémie nalačno, porucha glukózové tolerance a cukrovka zjištěná v průběhu těhotenství.
Cukrovka 1. typu (diabetes mellitus 1. typu) je onemocnění, při kterém zanikly B-buňky, které tvoří inzulín ve slinivce. Hodně krát se projeví po překonané infekci. Tělo si vytváří protilátky proti vlastním buňkám, kterými je zničí. Inzulín je nevyhnutelný pro zachování života, proto se tento typ cukrovky projeví výraznými příznaky: velkou žízní a častým močením, závratěmi a spavostí, plytkým a zrychleným dýcháním, co souvisí s rozvratem vnitřního prostředí. Vyskytuje se nejčastěji u mladých lidí.
Zvláštním typem diabetu je LADA diabetes – latentní (skrytý) autoimunitní diabetes mellitus dospělých. Charakterizuje ho postupný zánik B-buněk a potřeba inzulínové léčby v pozdějším období života.
Jiné typy diabetu
Jde o případy, kdy je příčina známa. Nejčastěji vznikají v důsledku užívání léků (kortikosteroidy), dále při onemocněních, kde je poškozena velká část slinivky, např. nádory a záněty, při poškození chemikáliemi, při poruchách žláz s vnitřní sekrecí. Do této skupiny patří i některé typy cukrovky, u kterých je porucha účinku inzulínu, ale zařazujeme sem i určitá geneticky podmíněné onemocnění a genetické poruchy B-buněk. Geneticky podmíněná cukrovka se nejčastěji projeví u dětí a mladistvých.
Dalším typem je diabetes mellitus, který vzniká během těhotenství (těhotenská, gestační cukrovka). Objevuje se přibližně u 3% těhotných žen v důsledku hormonálních změn. V současnosti všechny těhotné ženy absolvují zátěžový test glukózou, kterým se onemocnění zjistí. O tomto typu cukrovky hovoříme tehdy, je-li glykémie nalačno více než 5,6 mmol / l a 2 hodiny po zátěži více než 7,8 mmol / l. Vyšší hodnota glykémie představuje riziko pro plod i pro matku. Pro matku se zvyšuje riziko vzniku cukrovky v pozdějším období na úrovni 70%.
Cukrovka a poruchy metabolismu tuků
Je prokázán vztah mezi počtem úmrtí na ischemickou chorobu srdeční (nemoc věnčitých tepen) a hladinou celkového cholesterolu nad 4,6 mmol / l. Důkazy, že snížení koncentrace cholesterolu v krvi zmenšuje riziko srdečně-cévních onemocnění, jsou jednoznačné. Snížení celkového cholesterolu o 10% se spojuje se 25% snížením výskytu onemocnění srdce po pěti letech.
Pokles koncentrace LDL-cholesterolu o 1 mmol / l doprovází snížení výskytu srdečních příhod o 20%. Každé zvýšení HDL-cholesterolu o 0,02 mmol / l zmenšuje riziko úmrtí o 2 – 3%. Zvýšení triglyceridů o 1 mmol / l zhoršuje riziko o 30%.
Diabetici se automaticky zařazují do skupiny pacientů s velmi vysokým rizikem, proto se musí léčit, pokud mají zvýšené hodnoty cholesterolu. Pokud Vám lékař předepíše lék, má k tomu důvod. Přečtěte si příbalovou informaci, abyste věděli rozpoznat nežádoucí účinky, a neodůvodněně nepřerušujte užívání předepsaného léku. Každým dnem změněné životosprávy a užíváním léku si snižujete riziko vzniku infarktu myokardu nebo cévní mozkové příhody.
Cílová hladina LDL-cholesterolu by měla být pod 2,2 mmol / l u pacienta po cévní mozkové příhodě (mrtvici) nebo po infarktu myokardu. U diabetiků bez uvedených komplikací by měla být pod 3,0 mmol / l.
Doporučení na snížení hladiny LDL-cholesterolu
Při snižování hladiny LDL-cholesterolu (lidově nazývaného „špatného“ cholesterolu) se stačí řídit jednoduchými radami.
Vylučte z jídelního lístku viditelné tuky, rozdělte si talíř na polovinu. Nejprve si naložte na polovinu talíře zeleninu, pak na druhou polovinu své obvyklé jídlo.
Už touto první radou se Vám výrazně upraví hodnota cholesterolu.
Zelenina obsahuje hodně vlákniny, která ho pomáhá vylučovat. K tomu, abyste si zlepšili ochranný cholesterol (HDL), začněte se více pohybovat. Celkově si tím snížíte srdečně-cévní riziko.
Výběr správných potravin
Ryby, maso
Rozhodněte se pro rybu místo tučného masa (vepřový bůček, slanina, klobása).
Eskymáci žijí dlouho, i když jedí pouze maso. Je to kvůli tomu, že konzumují hodně mořských ryb, které obsahují omega-3 mastné kyseliny. Nejvhodnější jsou mořské ryby jako losos, makrela. Naopak, plody moře a korýši (např. Krevety, ústřice, sépie nebo kaviár) obsahují velmi mnoho LDL-cholesterolu (138 až 300 mg cholesterolu na 100 g). Kombinujte sledu (81 g cholesterolu) s jogurtovým dresinkem místo majonézy.
Z masa se doporučuje hovězina. Obsahuje kyselinu stearovou, která pomáhá zvyšovat hladinu „dobrého“ HDL-cholesterolu a snižovat hladinu „špatného“ LDL-cholesterolu. Konzumujte libové kuřecí maso (např. Kuřecí prsa namísto kuřete s kůží). Snížíte tím příjem LDL-cholesterolu o 15 mg na 100 mg porci. Nejezte vnitřnosti (100 g jater, ledvin nebo srdíček obsahuje 300 mg cholesterolu). Klobásu, špekáčky (v 100 g je 96 mg cholesterolu) jezte s celozrnným chlebem a se salátem. Uspokojte se s jedním vajíčkem na snídani o víkendu (jeden žloutek má v sobě 300 mg cholesterolu). Dejte pozor na přísun „skrytých“ vajec v koláčích, omáčkách apod.
Mléko a mléčné výrobky
V jídelníčku omezte máslo (v 100 g je 125 – 300 mg cholesterolu). Snězte jen pár gramů denně.
Vyberte si správný sýr vzhledem k obsahu tuku. Konzumujte měkké zrající sýry (typ Limburger) namísto mozzarelly. Porce 100 g mozzarelly s 45% obsahem tuku v sušině zatíží Váš organismus až 46 mg cholesterolu, zatímco 100 g měkkého zrajícího sýra se 20% obsahem tuku v sušině pouze 21 mg cholesterolu. V současnosti se doporučuje konzumace nízkotučného mléka místo plnotučného – rozdíl v příjmu cholesterolu tím snížíte o 50%. Vhodné jsou margaríny obsahující omega-3 a omega-6 mastné kyseliny. K pečení nepoužívejte ztužené tuky.
Ochucování salátů
Čerstvé saláty ochucujte jen malým množstvím 30% smetany (109 mg cholesterolu na 100 g), lepší je však nahradit ji nízkotučným jogurtem. Do salátů používejte olivový olej. Jednoduché a vícenásobně nenasycené mastné kyseliny obsažené v olivovém, slunečnicovém a řepkovém oleji Vám pomohou snížit hladinu cholesterolu.
Jiné poživatiny
Vlašské ořechy jsou bohaté na obsah omega-3 mastných kyselin. Jezte je místo máslových sušenek. Konzumujte sójové boby, hrášek a jiné luštěniny, protože pomáhají zabraňovat vstřebávání cholesterolu z potravy do krve.
Přehled vhodných a nevhodných potravin pro lidi s vysokou hladinou LDL-cholesterolu
| Potraviny | Vhodné na konzumaci | Omezená konzumace | Nevhodné na konzumaci |
| Tuky | Rostlinné oleje; olivový, řepkový, případně slunečnicový, měkký margarín | Kukuřičný olej, sójový olej | kokosový olej, mast, máslo, slanina, lůj, přepálené oleje, tuhé margaríny, majonézy |
| Ryby | Sladkovodní i mořské (vařené, grilované); konzervované ryby ve vlastní šťávě | ||
| Maso | Drůbež (bez kůže a vnitřností), králík, telecí, drůbeží šunka, sójové maso | Hovězí a vepřové bez viditelného tuku | Tučné maso (vepřové, hovězí), husí, mleté maso, kuřecí, slepice, vnitřnosti, hamburgery, jitrnice, krkovička |
| Mléčné výrobky | Nízkotučné produkty, tvaroh, mléko, jogurt, zakysané výrobky, sýry s velmi nízkým obsahem tuku | Sýry s obsahem tuku 30%, mléko a jogurty do 2% tuku | Sýry > 30% tuku, smetana, šlehačka, smetanové jogurty, zmrzlina, plnotučné a kondenzované mléko, tvaroh s vysokým obsahem tuku |
| Vejce | vaječné bílky | 1 – 2 vejce týdně (na přípravu jiných jídel) | vaječné žloutky a pokrmy z nich |
| Pečivo, obilniny | Celozrnné pečivo, pečivo z tmavé mouky, grahamové, neslazené müsli, neloupaná rýže | Netučné pečivo z bílé mouky (na přípravu jiných jídel) | |
| Těstoviny | bezvaječné | tvarohové a bramborové | vaječné |
| Luštěniny | Všechny bez omezení | ||
| Zelenina | čerstvá/mražená, brambory vařené | Smažené hranolky, bramborové lupínky, smažená zelenina | |
| Ovoce | Syrové, mražené | Kompoty bez cukru, sušené ovoce | Kandované ovoce, slazené kompoty |
| Pochutiny, dezerty, sladkosti | Všechna koření, želé, sorbet, pudink z odstředěného mléka, ovocné saláty, vodová zmrzlina, neslazené müsli, tyčinky | Sušenky s nízkým obsahem tuku, med, umělé sladidlo bez energetické hodnoty | Čokoláda a výrobky z ní, pudinky z tučného mléka, cukr, moučníky, smetanová zmrzlina, máslové krémy a sušenky, slazené tyčinky |
| Polévky | nemastné vývary, zeleninové polévky | Polévky zahuštěné zápražkou, smetanou, mastné polévky | |
| Ořechy | vlašské, lískové, sezamové, mandle | pistáciové, arašídy nesolené, kešu | kokos, solené oříšky |
| Nápoje | čaje, neslazené minerálky, stolové vody, káva (zalévaná, instantní), šťávy z čerstvého ovoce, nealkoholické pivo | nízkokalorické nápoje, lehká vína 2 – 3 dcl/den anebo 1 pivo/den, ovocné džusy | Slazené nápoje, limonády, džusy s přidaným cukrem, čokoládové nápoje, alkohol nad 20g/ den (hlavně pivo, destiláty) |
Souhrnné doporučení
- S výjimkou ryb omezit konzumaci živočišných tuků.
- Živočišné tuky nahradit rostlinnými oleji.
- 5-krát denně konzumovat zeleninu, ovoce.
- Pít dostatek nealkoholických a neslazených nápojů.
- Při nadváze snížit množství stravy.
- Alkohol zvyšuje koncentraci tuku v krvi, má také vysoký obsah energie (kalorií).
- Každý den se pohybujte.
Kdo by měl užívat léky na prevenci vzniku závažných onemocnění?
- Pacienti s projevujícím se aterosklerotickým srdečně- cévním onemocněním.
- Osoby bez příznaků, ale s vysokým rizikem.
- Osoby s vícero rizikovými faktory,které způsobuje zvýšení celkového rizika srdečně-cévního onemocnění (v jeho důsledku 10-leté riziko úmrtí představuje ≥ 5 %).
- Osoby s cukrovkou 2. typu anebo cukrovkou 1. typu s mikroalbuminúriou.
- Osoby s výrazným zvýšením hodnoty jednoho rizikového faktoru, především když se spojí s poškozením cílového orgánu.
- Blízcí příbuzní osob s předčasným aterosklerotickým srdečně-cévním onemocněním anebo osob s mimořádně vysokým rizikem (úmrtí příbuzného muže mladší než 55 let a ženy mladší než 65 let na infarkt myokardu anebo cévní mozkovou příhodu).
Cíle prevence srdečně- cévních onemocnění
- Pomáhat osobám s nízkým rizikem srdečně-cévních onemocnění udržet si tento stav doživotně a pomáhat zmenšovat riziko osobám se zvýšením celkovým rizikem těchto nemocí.
- U osob, které mají tendenci zůstat zdravé, dosáhnout následující charakteristiky životního stylu:
- nekouření,
- zdravá výživa,
- tělesná aktivita: 30 minut středně intenzivní aktivity denně,
- index tělesné hmotnosti (BMI) ) < 25 kg/m2 a předcházející vzniku centrální obezity (BMI je poměr váhy k ploše těla, tj. kg/výška x výška),
- tlak krve (TK) < 140/90 mmHg,
- hladina celkového cholesterolu < 5 mmol/l,
- hladina LDL- cholesterolu < 3 mmol/l,
- koncentrace cukru v krvi (glykémie) < 6 mmol/l.
- U vysokorizikových osob, hlavně projevujícím se (manifestním) srdečně-cévním onemocněním anebo cukrovkou, dosáhnout přísnější kontrolu
- rizikových faktorů:
- hodnota krevního tlaku < 130/8 mmHg, pokud je dosažitelná,
- hodnota celkového cholesterolu < 4,5 mmol/l s možností až < 4 mmol/l, pokud je dosažitelná,
- hodnota LDL-cholesterolu < 2,5 mmol/l s možností až < 2 mmol/l, pokud je dosažitelná,
- hodnoty glykémie nalačno < 6 mmol a HbA1c < 6,5 %, pokud jsou dosažitelné.
Dědičnost a cukrovka
Při vstupním vyšetření se lékař ptá na onemocnění nejbližších příbuzných, aby mohl u nich onemocnění zachytit včas. Výskyt cukrovky v rodině je velmi cennou informací, která může ochránit ostatní členy rodiny. Je dobré, když víte poskytnout informaci i o prarodičích, jejich sourozencích, svých bratrech a sestrách s cukrovkou, o tom, či měli cukrovku všichni v rodině, kdy onemocnění začalo (např. jestli už v mladosti), či si podávali inzulín, případně víte o výskytu i o jiných onemocnění (jako např. onemocnění štítné žlázy anebo žláz s vnitřním vylučováním).
Při nejrozšířenějším typu cukrovky, kterým je diabetes mellitus (DM) 2. typu, je typický výskyt v některých rodinách. Riziko vzniku cukrovky u pacientů s diabetem mellitus 2. typu uvádí následující tabulka.
| Příbuzenský vztah | Riziko |
| Běžná populace | 10 – 15 % |
| Jednovaječné dvojče pacienta s DM 2. typu | 70 – 80 % |
| Neidentické dvojče | 40 % |
| Sourozenci pacienta s DM 2. typu | 25 – 40 % |
| DM 2. typu jednoho z rodičů | 25 – 33 % |
| DM 2. typu obou rodičů | 50 % |
Pokud jste sami rodiče a máte cukrovku 2. typu, je vhodné, abyste o tom informaci i své děti.
Ve většině případů jde o geny, které dovolí vzniknout onemocnění, ale nevyvolají ho. Projeví se jen tehdy, pokud jsou přítomné rizikové faktory.
- Výskyt jednoho z uvedených faktorů vyžaduje testování glykémie jednou ročně:
- Výskyt cukrovky v přímém příbuzenstvu
- Výskyt zvýšených hodnot krevního cukru v minulosti
- Výskyt cukrovky v těhotenství
- Zvýšená tělesná hmotnost anebo tloušťka
- Zvýšené hodnoty krevního tlaku
- Zvýšené hodnoty krevních tuků
- Onemocnění srdce v přítomnosti anebo v minulosti
Všechny rizikové skupiny by měli mít vyšetřenou hladinu krevního cukru nalačno jednou ročně. V případě, že hladina přesahuje 5,6 mmol/l, doporučuje se vyšetření u specialisty-diabetologa, který stanoví diagnózu a další postup.
V případě, že hladina je 5,5 mmol/l a nižší, stačí zopakovat vyšetření o rok. Všechny ostatní, který mají nad 40 let a nemají zmíněné rizikové faktory cukrovky, by měli být vyšetřeni jednou za 3 roky. K základnímu vyšetření patří kromě hladiny krevního cukru i vyšetření hladiny cholesterolu, triacyglycerolu (krevních tuků) a měření krevního tlaku.
Základním vyšetřením je glukózo-toleranční test. Vypije se 75g glukózy. Vyšetření se stanovuje z odběru ze žíly. Pacient má cukrovku, pokud je hodnota cukru v krvi nalačno víc než 7,0 mmol/l a 2 hodiny po zátěži víc než 11 mmol/l. Hodnota mezi 5,6 – 7 se nazývá hraniční glykémie nalačno a hodnoty po zátěži mezi 7,8 – 11 se nazývá porucha glukózové tolerance. Pokud pacient nezmění životní styl, při obou stavech je vysoké riziko rozvoje cukrovky.
Dědičnost a diabetes mellitus 1. typu
Víc než 90% pacientů s DM 1. typu nemá příbuzného s cukrovkou. Riziko vzniku u dětí a sourozenců diabetes je 10 až 15krát vyšší než v běžné populaci. Genetická náchylnost na vznik onemocnění není dostatečnou podmínkou vzniku onemocnění.
| Příbuzenský vztah | Riziko |
| Běžná populace | 0,4 – 0,5 % |
| Identické dvojče s DM 1. typu | 20 – 50 % |
| Vznik onemocnění před 2. rokem života | 25 % |
| Vznik onemocnění po 25. roku života | 10 % |
| Sourozenec se stejnými geny | 12 – 24 % |
| Sourozenec se stejnou polovinou genů | 4 – 7 % |
| Sourozenec s odlišnými geny | 1 – 2 % |
| Otec s DM 1. typu | 4 – 6 % |
| Matka se zjištěným DM 1. typu ve věku < 25 let | 4 % |
| Matka se zjištěným DM 1. typu > 25 let | 1 % |
| DM 2. typu oba rodiče | 20 – 30 % |
| Rodiče s onemocněním žláz s vnitřním vylučováním (PAS) PAS – polyendokrinní autoimunitní syndrom. Jde o současné postižení vícero endokrinních žláz, nejčastěji štítné žlázy. Vyskytuje se u jednoho ze sedmi diabetiků. | 50 % |
Jsou i typy cukrovky, při kterých se onemocnění přenáší. Tehdy jde o poruchu genu. Dnes se uvedené geny dají testovat. Pro tyto typy bývá charakteristický výskyt ve vícero generacích po sobě, výskyt i u sourozenců, mírnější nástup než i průběh cukrovky. Při rozpoznání těchto forem je možné cukrovku léčit tabletami (deriváty sulfonylmočoviny).
Na Slovensku se dá udělat genetické vyšetření při podezření na genetickou formu diabetu v laboratoři Diabgene, Ústav experimentální endokrinologie SAV, Bratislava. www.diagbene.sk
Vysoký krevní tlak
Pokud se opakovaně naměří krevní tlak (TK) vyšší než 140/90 mmHg, mluvíme o arteriální hypertenzi. Vysoký krevní tlak se vyskytuje u 60 – 80% pacientů s diabetem mellitus (DM) 2. typu a u 40% pacientů s DM 1. typu.
Pacientům s DM a vysokým krevním tlakem hrozí čtyřikrát vyšší riziko srdcových onemocnění a zároveň infarktu myokardu, náhlých cévních mozkových příhod, problémů s ledvinami a se zrakem než lidem bez tohoto onemocnění.
U diabetiků 1. typu se arteriální hypertenze obvykle spojuje s rozvojem diabetické nefropatie (poškození ledvin). K postupnému zvyšování krevního tlaku dochází současně s objevením mikroalbuminurie. U pacientů s DM 2. typu arteriální hypertenze obvykle předchází stanovení DM. Velkou úlohu v rozvoji sehrává ateroskleróza (lidově „kornatění“) tepen ledvinových cév.
Regulace krevního tlaku je stejně důležitá jako kontrola hladiny cukru v krvi (glykémie). Krevní tlak se měří v milimetrech rtuťového sloupce (mmHg). Hodnota se uvádí dvěma číselnými údaji, které popisují tlak uvnitř největší cévy v těle, v aortě. Vyšší číslo je systolický tlak. Je zaznamenán ve chvíli, kdy se srdce stahuje a vhání krev do celého těla. Níže číslo je diastolický tlak. Ten se zaznamená ve chvíli, kdy srdce odpočívá a plní se krví.
Máme důkazy, že správná léčba vysokého krevního tlaku snižuje výskyt kardiovaskulárních (srdečně-cévních) příhod o 25%, infarktu myokardu o 20%, cévní mozkové příhody o 32%.
Jak léčit?
Úprava životního stylu obsahuje: redukci tělesné hmotnosti u jedinců s nadváhou nebo obezitou; snížení příjmu soli na <3,8 g / den (příjem sodíku <1,5 g na den); omezení příjmu alkoholu na maximálně 10 – 30 g na den u mužů (1 – 3 běžné dávky destilátu, 1 sklenice vína nebo 1 – 2 malé piva), u žen maximálně 10 – 20 g na den (1 – 2 uvedené nápoje) a pravidelnou tělesnou aktivitu u osob se sedavým způsobem života, minimálně však 5 – 6 km denně. Doporučuje se, aby pacienti jedli více ovoce a zeleniny (4 – 5 porcí, t. J. 300 g denně) a aby snížili příjem nasycených tuků a cholesterolu.
Cílový krevní tlak
Zvýšení krevního tlaku o 20/10 mmHg nad normu zvyšuje riziko kardiovaskulární příhody dvojnásobně, proto se snažíme docílit hodnoty krevního tlaku takové, jak uvádíme níže.
U diabetiků mladého a středního věku se doporučují cílové hodnoty krevního tlaku pod 130/85. Při poškození ledvin (proteinurii vyšší než 1 g) 125/75.
U diabetiků staršího věku s víceletou systolickou hypertenzí se má krevní tlak postupně snižovat na 160 a méně, s cílem dosáhnout 140/90.
Při léčbě albuminurie / nefropatie se používají léky zvané ACE-inhibitory nebo antagonisty angiotensinového receptoru.
Slovenská diabetologická společnost doporučuje kontrolovat krevní tlak při každé návštěvě v diabetologické ambulanci. V případě, že hodnotu krevního tlaku máte 140/80 a vyšší, měli byste si v průběhu následujících dvou měsíců opakovaně měřit krevní tlak a dalšími vyšetřeními přesně určit, zda nejde o hypertenzi.
Na vyšetření lékaři přijďte poté, co jste léky užil. Neužití léků v den návštěvy znemožňuje lékaři posoudit Váš krevní tlak. Příznivé účinky antihypertenzní léčby je indukována samotným snížením TK a jsou do značné míry nezávislé na tom, která látka se použije. Beta-blokátory se mohou vyznačovat sníženou schopností ochrany proti mrtvici, ačkoli koronárním příhodám (příhodám na věnčitých tepnách) a úmrtnosti zabraňují stejně účinně jako jiné látky. Podávání betablokátorů se navíc ukázalo prospěšné pro pacienty s bolestmi v hrudníku (pocit tlaku na hrudník, angina pectoris), srdečním selháním a překonaným infarktem myokardu. Betablokátory jsou volbou pro úvodní i udržovací léčbu. Mohou navozovat přírůstek tělesné hmotnosti, mají nežádoucí vliv na metabolismus lipidů (tuků) a zvyšují (ve srovnání s ostatními látkami) výskyt nově diagnostikovaného diabetu. Rozhodnutí je třeba zvážit u pacientů s metabolickým syndromem a jeho hlavními součástmi. Totéž se vztahuje i na thiazidová diuretika (močopudné léky), které mají dyslipidemických a diabetogenní účinky, zvláště pokud se použijí ve vyšších dávkách. Při vazodilatačních (rozšiřujících cévy) beta-blokátorů tyto metabolické účinky mohou být méně výrazné. Léčiva ACE-inhibitory a antagonisté angiotenzinového receptoru se ukázaly jako zvláště účinné při redukci hypertrofie levé srdeční komory včetně její fibrotické složky, mikroalbuminurie, proteinurie, při zachování funkce ledvin a oddálení terminální renální insuficience (renální insuficience). Vápníkové antagonisty kromě toho, že jsou účinné při léčbě hypertrofie levé srdeční komory, zdají se zvláště přínosné v zpomalení ztlušťování cév na krku a aterosklerózy. K dosažení vyhovujícího TK je často nutná kombinovaná léčba. Upřednostňují se léky, které mají prodloužený účinek, dokumentovanou schopnost snižovat krevní tlak a jsou účinné během 24 hodin při užívání jednou denně. Zjednodušení léčby zlepšuje dodržování léčebného režimu, zatímco efektivní 24-hodinové regulování TK, má prognostický význam, který rozšiřuje význam kontroly TK měřeného v ordinaci.
Priority prevence srdečně-cévních onemocnění v klinické praxi
-
Pacienti s projevujícím se aterosklerotickým srdečně-cévním (kardiovaskulárním onemocněním, zkratka KVO).
-
Asymptomatičtí jedinci (t. J. Bez příznaků nemoci), kteří mají vysoké riziko rozvoje KVO pro:
-
přítomnost několika rizikových faktorů, což způsobuje zvýšené celkové riziko KVO (10leté riziko KV úmrtí ≥ 5%),
-
diabetes 2. typu nebo diabetes 1. typu s mikroalbuminurií,
-
výrazné zvýšení hodnoty jednoho rizikového faktoru, zvláště pokud se spojuje s poškozením cílového orgánu.
-
-
Blízcí příbuzní osob s předčasným aterosklerotickým KVO nebo osob s mimořádně vysokým rizikem.
Cíle prevence kardiovaskulárních onemocnění
-
Pomáhat osobám s nízkým rizikem srdečně-cévních onemocnění udržet si tento stav doživotně a pomáhat redukovat riziko osobám se zvýšeným celkovým rizikem srdečně-cévního onemocnění.
-
U osob, které mají tendenci zůstat zdravé, dosáhnout následující charakteristiky životního stylu:
-
nekouření,
-
zdravá výživa,
-
středně intenzivní tělesná aktivita 30 minut denně,
-
index tělesné hmotnosti (BMI) <25 kg / m2 a předcházení vzniku centrální obezity,
-
TK < 140/90 mmHg,
-
hladina celkového cholesterolu < 5 mmol / l,
-
hladina LDL-cholesterolu < 3 mmol / l,
-
koncentrace cukru v krvi (glykémie) < 6 mmol / l.
-
-
U vysoce rizikových osob, zejména s projevujícím se srdečně-cévním onemocněním nebo diabetem, dosáhnout přísnější kontrolu rizikových faktorů:
-
hodnota krevního tlaku <130/80 mmHg, pokud je dosažitelná,
-
hodnota celkového cholesterolu <4,5 mmol / l s možností až <4 mmol / l, pokud je dosažitelná,
-
hodnota LDL-cholesterolu <2,5 mmol / l s možností až <2 mmol / l, pokud je dosažitelná,
-
hodnoty glykémie nalačno <6 mmol / l a HbA1c <6,5%, pokud jsou dosažitelné.
-
Doplněk stravy s obsahem vitamínů a minerálních látek
Glucose Vital 90 tabliet
Doplněk stravy s obsahem vitamínů a minerálních látek.
Glucose Vital 30 tabliet
Doplněk stravy s obsahem vitamínů a minerálních látek.
Dostupnost
Glucose Vital je doplněk stravy, který je svým složením určen především lidem se zvýšenou hladinou glukózy v krvi a je dostupný v každé lékárně. V případě, že produkt v lékárně nemají skladem, lékárník vám jej rád objedná a do 24 hodin mohou být u vás, nebo je možné si jej snadno zakoupit online.
Složení a dávkování
zobrazit tabulku složení a dávkování
Přečtěte si příbalový leták
PDF soubor ke stažení
Mohlo by Vás zajímat
Vitamíny a minerály u diabetika
Vitamíny a minerály jsou pro naše tělo velmi důležité. Cukrovka je totiž onemocnění, které zvyšuje oxidační stres…
Základní informace o cukrovce
Co je diabetes? Jak vzniká, co ho způsobuje a které typy diabetu rozeznáváme? Jakou roli hraje v lidském těle inzulín?…
Komplikace diabetu
Dlouhodobá ignorace nebo nesprávná léčba cukrovky může vést až k vážným akutním či chronickým komplikacím…