Léčba tabletami
Cílem léčby cukrovky je
- Odstranění projevů onemocnění
- Zabránění vzniku akutních komplikací
- Zabránění vzniku chronických komplikací
- Prodloužení života
- Zlepšení kvality života
Cukrovka není jednotné onemocnění. Léčba teda vyplývá z toho, o jaký typ cukrovky jde. V zájmu správné léčby je důležité vědět, či jde o diabetes mellitus 2. typu nebo o diabetes mellitus 1. typu, případně o jiný diabetes, jako je diabetes LADA, tzv. steroidní diabetes, pankreatogenní diabetes anebo o jiný typ diabetu.
Základním předpokladem úspěšnosti léčby je změna životního stylu zahrnující dietní opatření a zvýšenou fyzickou aktivitu. Významnou úlohu sehrává i pomoc rodiny a okolí pacienta.
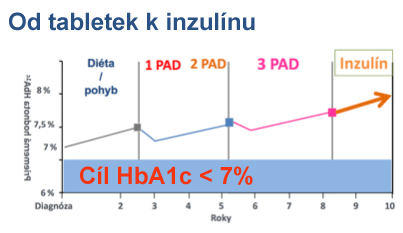
Cukrovka je dlouhodobé a postupující onemocnění. Římané měli přísloví: „Non progredi est regredi“ – „Kdo nejde dopředu, jde dozadu.“ To platí i pro léčbu cukrovky. Pokud pacient nic nezmění a bude užívat jen tablety, hladina cukru v krvi se bude postupně zvyšovat. Na zvýšenou hladinu cukru v krvi bude potřebné reagovat změnou dávky a přidáváním dalších tablet nebo inzulínu. Ve většině případů je v léčbě možná maximálně trojkombinace tablet snižující cukr, to však není možné u všech diabetiků. Jestli tablety nepůsobí, je potřebné doplnit inzulín pomocí inzulínu podávaného v injekční formě.
Po určitém čase dochází k selhání léčby tabletami. Příznakem je zvyšování hladiny cukru v krvi. Většinou pacient může ovlivnit čas do začátku inzulínové léčby svým přístupem k nemoci.
Dodržiavanie liečebných odporúčaní, samokontrola glykémie zabraňujú vzniku komplikácií cukrovky. Pre úspešnú liečbu cukrovky je potrebná veľmi dobrá liečba hneď od začiatku ochorenia. Telo si pamätá hladinu cukru v krvi. Tento jav sa nazýva „efekt glukózovej pamäti“. Pacienti výborne liečení od začiatku ochorenia majú lepšie výsledky liečby než tí, ktorí sa rozhodnú dobre sa liečiť až po tom, ako sa vyskytli komplikácie.
Perorální antidiabetika
Perorální antidiabetika (zkratka PAD, OAD) jsou léky, co se používají pouze k léčbě diabetu 2. typu. U pacientů, u nichž se nedaří docílit optimální metabolickou kompenzaci cukrovky režimovými opatřeními, přistupujeme k léčbě PAD. Pacienti s vyšším rizikem výskytu komplikací cukrovky se léčí tabletami hned od začátku onemocnění.
Zpočátku volíme jeden druh léku, pokud není efekt dostatečný, můžeme podávat další léky v kombinaci. Volíme léky s různým mechanismem účinku. V žádném případě perorální antidiabetika nenahrazují dietu, fyzickou aktivitu a ostatní režimová opatření.
Léčba perorálními antidiabetiky nezaručuje ani to, že se jedná o lehčí formu cukrovky, při které se nerozvíjejí pozdější komplikace.
- Při užívání PAD pacienti nemají zapomínat na:
- dodržování diabetické diety a přiměřené tělesné aktivity,
- dodržování pravidelnosti v jídle a dávkování léků,
- snahu o normalizaci tělesné hmotnosti,
- pravidelnou konzultaci svého zdravotního stavu s diabetologem,
- samo dohledu glykémie v domácím prostředí, případně samo dohledu moči.
Při léčbě je třeba mít na paměti, že ani nejlepší lék nesníží hodnotu cukru v krvi, pokud pacient nedodržuje dietu a pokud se nepohybuje.
Podle mechanismu účinku rozdělujeme perorální antidiabetika do několika skupin:
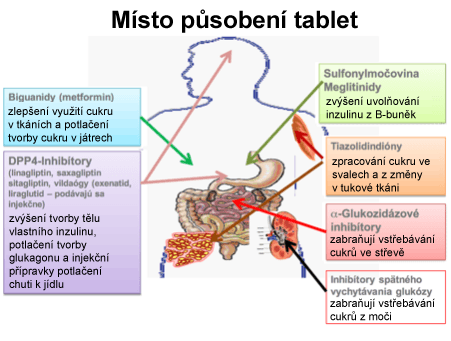
- Biguanidy. Představitelem je metformin. Léky jsou dostupné pod názvem Glucophage, Metformin, Normaglyc, Siofor, AL. Snižují tvorbu glukózy, zvyšují využití glukózy svaly a potlačují chuť k jídlu. Používají se jako první. Jsou základem léčby. Užívají se s jídlem, sníží se tím riziko nežádoucích účinků. Používají se na samostatnou léčbu nebo spolu s jinými tabletami nebo s inzulínem. Někdy se po nich mění chuť v ústech, vyskytuje se průjem nebo zácpa. Tyto nežádoucí účinky je potřeba nahlásit lékaři. V tomto případě Vám vybere jinou lékovou formu nebo jiný lék. Lék na cukrovku potřebujete, nečekejte do příští kontroly. Při léčbě metforminem se do žíly nesmí dostat jodová kontrastní látka. Jód je součástí léků, což se podávají do žíly při rentgenovém (RTG) vyšetření nebo vyšetření počítačovou tomografií (CT). Dva dny před operací se přípravek vysazuje. Do léčby se přidává, když pacient začíná jíst. Při snížené funkci ledvin se přípravek vysazuje.
- Deriváty sulfonylurey. Představiteli jsou gliklazid (Gliklazid, gliclazid, Diaprel), glibenklamid (Minin), gliquidon (Glurenorm), glimepirid (Amaryl, Glimepirid, oltář), glipizid (Minidiab, Glucotrol). Podporují vylučování tělu vlastního inzulinu ze slinivky břišní. Účinně snižují hladinu cukru v krvi, ale vzniká při nich riziko hypoglykémie. Glibenklamid se nedoporučuje užívat ve věku nad 65 let pro riziko hypoglykémie. Léky jsou méně šetrné k B-buňkám, což po určitém čase může vést k postupnému vyčerpání jejich funkce. Při této léčbě se může zvýšit hmotnost, nejčastěji o 2 kg.
- Glinidy. Představitelem je repaglinid (NovoNorm). Inzulínové sekretagoga podporují vylučování inzulínu z B-buněk, ovlivňují glykémii zejména po jídle.
- Thiazolidindiony. Představitelem je pioglitazon (Actos). Tyto léky zlepšují inzulínovou rezistenci, zvyšují citlivost tkání na inzulín a snižují tvorbu glukózy v játrech, čímž dlouhodobě zlepšují hladinu cukru v krvi, a tím i úpravu cukrovky. Kromě těchto účinků zlepšují profil tuků v krvi. Při užívání je třeba sledovat přítomnost krve v moči. Při jejím objevení se je třeba pátrat po příčině. Po léku se obvykle tloustne.
- Inhibitory DPP4. Působí tak, že zvyšují hladinu hormonu tvořícího se ve střevě, který působí na B-buňky. Zvláště citlivým způsobem zvyšují hladinu tělu vlastního inzulinu. Léčba je velmi bezpečná, téměř se nevyskytuje hypoglykémie. Jsou dostupné v lékové formě tablet i injekcí. Tabletové léky jsou s léčivy linagliptin (Trajenta), saxagliptin (Onglyza), sitagliptin (Januvia), vildagliptin (Galvus), možné jsou také jejich kombinace s metforminem (Jentadueto, Janumet Eucreas). Injekce jsou účinnější a navíc zpomalují vyprazdňování žaludku a pohyb střev. Pacienti hubnou, pokles hmotnosti je 4 – 5 kg. Někdy se během léčby vyskytuje pocit na zvracení. Patří sem léčiva exenatidum (Byetta), exenatid podávaný jednou týdně (Bydureon) a liraglutid (Victoza).
- Inhibitory zpětného vychytávání glukózy. Zabraňují vstřebávání cukru z moči. Očekává se při nich kromě úpravy cukrovky i hubnutí. Nejsou zatím dostupné.
Laboratorní výsledky při diabetologickém vyšetření
Glykémie je hladina cukru v krvi. Stanoví se ze vzorku venózní (žilní) nebo kapilární krve (např. z konečku prstu) v laboratoři nebo glukometrem. Mezi oběma vyšetřeními mohou být rozdíly i 1 mmol / l. Při měření glykemie glukometrem může být odchylka mezi měřeními 20%.
Glykémie se stanoví ráno nalačno nebo v různém časovém odstupu po požití jídla, obvykle 90 až 120 minut po jídle.
Pro změnu léčby se lékař rozhodne obvykle až po naměření více (3 a více) zvýšených hodnot cukru. Léčba se upravuje i při nízkých hodnotách hladiny cukru, při příznacích a pocitech hypoglykémie.
Glykémie nalačno nám ukazuje hodnoty cukru v krvi po 8 hodinách bez příjmu potravy. Při léčené cukrovce
- měla by být nižší než 6 mmol / l,
- hodnoty glykémie nalačno mezi 6 až 7 mmol / l jsou uspokojivé,
- hodnoty nad 8 mmol / l považujeme za neuspokojivé a vyžadují si změnu léčby.
Glykémie po jídle, tzv. postprandiální (PPG), nám ukazuje, jak se organismus diabetika vyrovnal s příjmem jídla:
- hodnota by měla být nižší než 7,5 mmol / l,
- hodnoty mezi 7,5 a 9,0 mmol / l jsou uspokojivé,
- hodnoty nad 9,0 mmol / l jsou neuspokojivé.
Hodnoty, které pacient naměří v celodenním glykemickém profilu, by se tedy měly pohybovat ideálně mezi 4 až 9 mmol / l, blíže k 4 mmol / l před velkým jídlem (snídaně, oběd, večeře) a blíže k 6 MML / l 90 minut po jídle.
Hodnoty mezi 4 až 9 mmol / l v průběhu celých 24 hodin chrání pacienta před vznikem diabetických komplikací.
Glykemický profil je stanovení několika měření glykémie v průběhu dne.
Velký glykemický profil (8-bodový profil) je měření glykémie nalačno, 2 hodiny po snídani, před obědem, 2 hodiny po obědě, před večeří, 2 hodiny po večeři, před spaním a o 3.00 hod.
Z praktických důvodů si hodněkrát vystačíme se 4-bodovým glykemickým profilem nalačno, 2 hodiny po snídani, 2 hodiny po obědě, 2 hodiny po večeři.
Glykosurie je vylučování cukru močí. Hranice glykémie, při které se začíná cukr vylučovat do moči, je od 10 mmol / l.
V těhotenství je glykosurie nižší, v pokročilém věku vyšší. Při dobře léčené cukrovce se cukr v moči nevyskytuje. Cukr v moči si může pacient měřit i sám pomocí testovacích proužků.
Zvýšené množství cukru v moči svědčí o nedostatečném léčení nemoci. Jednorázová přítomnost cukru v moči 3 – 5 hodin po jídle svědčí o dietní chybě nebo příjmu nepřiměřeně velkého množství jídla. V současnosti se upřednostňuje měření glykémie pomocí glukometru.
Aceton v moči (ketonurie)
Aceton se za normálních okolností v moči nenachází. Jeho přítomnost svědčí o blížící se nebo o velmi vážné akutní komplikací cukrovky. Jeho měření má význam hlavně u diabetiků 1. typu, u kterých se vyskytuje v období neuspokojivé kompenzace nebo ketoacidózy. Vyšetření se doporučuje v případech, kdy hladina glykémie měřená ambulantně nebo glukometrem přesáhne hodnoty 15 mmol / l. Měří se v moči pomocí speciálních proužků, podobných jako na měření glykosurie. Pozitivní nález acetonu je signálem pro rychlé vyhledání lékařské pomoci, nejlépe v diabetologické ambulanci. Aceton v moči může být přítomen v menším nebo větším množství i při dlouhotrvajícím hladovění nebo zvracení.
Glykovaný (glykosylovaný hemoglobin), též HbA1c, nám ukazuje, kolik glukózy se v uplynulém období 8 – 12 týdnů navázalo na barvivo červených krvinek – hemoglobin.
Je obrazem průměrných hodnot glykemie za celé uplynulé období – minimálně měsíc, je tedy obrazem kompenzace diabetu. Pokud hodnoty glykémie velmi kolísají nebo pokud mívá pacient stavy hypoglykémie, výsledek je zkreslený. Vyšetření může udělat pouze specialista-diabetolog.
Vyšetření probíhá jedině při návštěvě diabetologické ambulance nebo ve zdravotnickém zařízení.
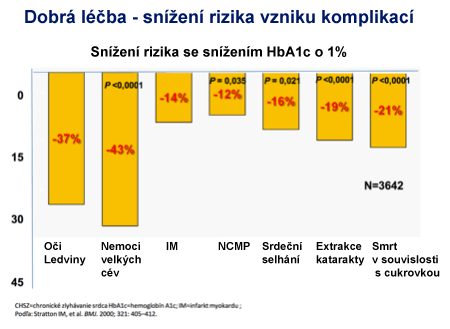
Cílové hodnoty HbA1c se stanoví individuálně. Při hodnotách nad 7,0% se obvykle uvažuje o změně léčby. Pacientům se doporučuje, aby si spočítali, jak dlouhé období během nemoci měli hodnotu HbA1c pod 7 a jaké dlouhé období to bylo nad uvedenou hodnotou. Od hodnoty 7 se vyvíjí poškození organismu.
Z lipidových ukazatelů (krevní tuky) se vyšetřuje hladina celkového, LDL- a HDL-cholesterolu a hladina triglyceridů.
Celkový cholesterol a LDL-cholesterol nám ukazují míru rizika aterosklerotických komplikací (t. J. Komplikací z důvodu tzv. Kornatění tepen), které jsou příčinou úmrtí u více než 60% pacientů s diabetem 2. typu.
Jde zejména o infarkt srdečního svalu, mozkovou příhodu a uzávěr tepen dolních končetin aterosklerotickým procesem.
- Hodnoty celkového cholesterolu by měly být pod 4,5 mmol / l, hodnoty LDL-cholesterolu by měly být pod 2,2 mmol / l
- hodnoty HDL-cholesterolu (tzv. „Dobrého, ochranného cholesterolu“), by neměly klesnout pod 1,2 mmol / l
- hodnoty triglyceridů by měla být nižší než 1,7 mmol / l.
Hodnoty lipidů se stanoví v diabetologické ambulanci hned po zjištění onemocnění, nejméně jednou za rok nebo podle potřeby častěji, zejména při zvýšené hladině lipidů.
Snížení celkového plazmatického cholesterolu o 10% se následně spojuje s 25% redukcí výskytu ischemické choroby srdeční po pěti letech a pokles koncentrace LDL-cholesterolu o 1 mmol / l doprovází menší výskyt koronárních příhod o 20%. Každé zvýšení HDL o 0,02 mmol / l snižuje úmrtnost o 2 – 3%, zvýšení triglyceridů o 1 mmol / l zhoršuje relativní riziko na 1,32, tedy o 30%.
Kreatinin je vedlejším produktem svalového energetického metabolismu. Čistí se ledvinami. Stanovení kreatininu v moči má význam při posuzování glomerulové filtrace a sledování průběhu ledvinových onemocnění. Glomerulární filtrace, tedy filtrace plazmy (krve) ledvinami, se stanoví výpočtem. V současnosti se používá výpočet MDRD (Modification of Diet in Renal Disease). V úvahu se bere pohlaví, kreatinin, rasa, tělesná hmotnost a výška.
Albuminurie je přítomnost bílkoviny albuminu v moči, který se za normálních okolností v moči nenachází. Je to velmi malá bílkovina. Pokud je odpad albuminu močí méně než 30 mg / den, nepoukazujte to na žádné onemocnění. O proteinurii mluvíme tehdy, je-li odpad albuminu močí větší než 300 mg / den, o mikroalbuminurii mluvíme, je-li odpad 30 – 300 mg / den. U pacientů, u kterých se vyvíjí diabetická nefropatie, stoupá vylučování albuminu močí v pásmu mikroalbuminurie. Mikroalbuminurie je i ukazatel generalizované cévní nemoci a často se spojuje s cévními příhodami a onemocněním srdce. Závažnost poškození ledvin se stanovuje poměrem albumin / kreatinin. U mužů je norma do 2,5 mg / mmol, u žen do 3,5 mg / mmol. Na vyšetření není nutné moč sbírat, stačí vzorek prvního nebo druhého ranní moči.
TSH – tyreostimulující hormon. Uvolňování hormonu řídícího činnost štítné žlázy, TSH, má nadřazené centrum v mozku. TSH přímo ovlivňuje tvorbu hormonu štítné žlázy. Stanovení TSH slouží jako vstupní vyšetření, kterým se zjišťuje onemocnění štítné žlázy. I velmi malé změny v koncentraci hormonu štítné žlázy způsobují významné změny v hladině TSH, proto je TSH velmi citlivým parametrem. Často se vyšetřuje i při poruchách metabolismu tuků.
| Parametr | Kompenzace | ||
|---|---|---|---|
| výborná | uspokojivá | neuspokojivá | |
|
glykémie (mmol/l) |
4,0 – 6,0 | 6,0 – 7,0 | > 7,0 |
| po 1,5 – 2 hod. po jídle | 5,0 – 7,5 | 7,5 – 9,0 | > 9,0 |
| HbA1c (% DCCT) | < 6,5 | 6,5 – 7,5 | > 7,5 |
| cholesterol (mmol/l) | < 4,5 | 4,5 – 5,0 | > 5,0 |
| LDL-cholesterol | < 2,2 | 2,2 – 3,0 | > 3,0 |
| HDL-cholesterol | > 1,2 | 0,9 – 1,2 | < 0,9 |
|
krevní tlak (mmHg) |
< 130 | 130 – 140 | > 140 |
| index tělesná hmotnosti (BMI) | 21 – 25 | 25 – 27 | > 27 |
| mikroalbuminurie mg/den |
< 30 | 30 – 00 | > 300 |
| albumin/kreatinin |
< 2,5 muži < 3,5 ženy |
2,5 – 35 muži 3,5-35 ženy |
> 35 |
Zdroj: Mokáň, M., Martinka, E., Galajda, P.: Diabetes mellitus a vybrané metabolické ochorenia. Martin 2008.
Glykémie (koncentrace cukru v krvi)
Jedním z hlavních cílů léčby cukrovky je dosáhnout a udržovat glykémii co nejblíže k normálním hodnotám v průběhu celého dne. Kritéria pro tyto cíle se v posledních letech stále zpřísňují. Pro prognózu pacienta a výskyt komplikací diabetu v budoucnu je velmi důležitých prvních 10 let léčby. Tělo si pamatuje, zda pacient dodržoval léčebný režim. Tento jev se nazývá „glukózová paměť“. Optimální hodnoty cukru v krvi zpomalují změny na cévách.
Sebekontrola glykémie Vám velmi pomůže zejména na počátku onemocnění. Pomocí měření zjistíte, jak jednotlivé typy potravin ovlivňují hodnoty cukru v krvi. Budete si umět upravovat dávku inzulinu, a tak se naučíte přiměřeně reagovat na zjištěné hodnoty.
Současná situace v dostupnosti pomůcek pro měření inzulinu:
1. Glukometr
Ze zdravotního pojištění je glukometr hrazený pouze pacientům léčeným inzulínem.
Pacienti léčení tabletami si musí glukometr zakoupit. Ceny glukometrů se pohybují od 20 do 40 €. Pro pacienty s poruchou zraku je dostupný glukometr s hlasovým výstupem.
2. Proužky
Předpis proužků se řídí opatřením Ministerstva zdravotnictví SR. To určuje maximální počet proužků, který může předepsat diabetolog pacientovi. Proužky je třeba si dát předepsat v termínu, který Vám určí diabetolog. Nedají se předepsat na minulé období. Předpis proužků je vázaný na specialistu, diabetologa. Předpis platí 1 měsíc.
|
Testovací proužky na stanovení glukózy v krvi glukoměremVysvětlivky:Konvečný režim – podávání inzulínu jednou až dvakrát denně Intenzifikovaný režim- podávání inzulínu tři- a víckrát denně |
Testovací proužky na stanovení glukózy v krvi glukoměrem pro: diabetiky léčeným intenzifikovaným inzulínovým režimem | 75 kusů za měsíc |
|---|---|---|
| do 18 let, | 100 kusů za měsíc | |
| Nezaopatřené osoby do 25 let, | 100 kusů za měsíc | |
| Těhotné ženy | 100 kusů za měsíc | |
| Testovací proužky na stanovení glukózy v krvi glukoměřem pro: diabetiky léčených konvenčím inzulínovým režimem, |
50 kusů za měsíc | |
| Perorálními antidiabetikami, inkretinovými injekčními mimetikami a dietou | 50 kusov za čtyři měsíce |
Platnost limitů je třeba si ověřit na www.health.gov.sk
Jak správně zacházet s proužkami?
Před prvním použitím glukoměru požádejte zdravotní sestru, diabetologa anebo lékárníka, aby Vás poučil, jak správně zacházet s glukoměrem a proužkami.
V současnosti se glukoměru zapínají vložením proužku do otvoru na to určeného. Glukoměr zaznamenává čas měření krvi. Některé druhy glukoměrů mají aplikaci na internetu, která Vám pomůže zpracovat naměřené hodnoty cukru v krvi. Glukoměr noste s sebou na kontrolu svému diabetologovi. Na základě výsledků z vyšetření krvi a výsledků ze samokontroly Vám lékař upraví léčbu tak, abyste dosáhli stanovený cíl úpravy cukrovky.
Správná správa proužků
Na začátku měření je třeba si uvědomit, na jaké množství proužků máte nárok ze zdravotního pojištění. Předepsaný počet proužků si plánovitě rozložte na celé období.
Pokud chcete měřit glykémii častěji, jakou jsou současné možnosti, proužky si můžete zakoupit i bez předpisu. Cena 50 proužků je přibližně 14,50 €. I proužky mají dobu použitelnosti. Koukněte se na ni. Při některých typech glukoměrů je potřeba s novým balením proužku vyměnit čip anebo nastavit kód balení proužků.
Na začátku nemoci je vhodné si zjistit, jak se mění glykémie v závislosti od přijaté potravy a tělesné aktivity.
Glykemický profil je stanovení vícero měření glykémie v průběhu dne.
Velký glykemický profil (8-bodový) je měření glykémie nalačno, 2 hodiny po snídani, před obědem, 2 hodiny po obědě, před večeří, 2 hodiny po večeři, před spaním a o 3.00 hod.
Z praktických důvodů si hodně krát vystačíme se 4-bodovým glykemickým profilem nalačno, 2 hodiny po snídani, 2 hodiny po obědě, 2 hodiny po večeři.
Diabetik s dietou anebo léčený tabletami si měří glykémii méně často, obvykle mu stačí 2 měření za týden.
Pacient léčený intenzifikovanou terapií si měří glykémii častěji, zejména na začátku onemocnění. V první fázi se na základě naměřených hodnot upravují dávky inzulínu. První měsíc si pacient obvykle měří minimálně 4bodový profil každý den, bude teda potřebovat přibližně 120 proužků. Na 2 měsíce má pacient nárok na 150 proužků a 10 má ještě v soupravě glukoměru, teda na první měsíc je dostatečně vybavený. Potom následuje fáze stabilizace. V jejím průběhu by měl pacient naplno uplatnit doporučené změny ve stravování, životosprávě a pohybu. Už v tomto období se projeví úsilí z minulého období. Při normalizaci glykémie a poklesu tělesné hmotnosti se můžou dávky inzulínu snižovat.
V období od 2. měsíce onemocnění obvykle je obvykle potřeba menších proužků. Doporučuje se měření glykémie v 4bodovém profilu minimálně 2 dny po sobě a měření glykémie při neobvyklé životní situaci, po novém jídlu. Potřebný počet proužků je 32, teda 2 za měsíce spolu 152 proužků. Potřebu na 3. měsíc si zabezpečíte předpisem proužků, na který máte nárok.
Při nemoci se stav cukrovku rozkolísá. Na nemoc je třeba reagovat obvykle zvýšením dávky inzulínu, co si vyžaduje zvýšený počet měření.
Na odběr z prstu se může kromě jednorázové jehly anebo lancety použít i autolanceta- mechanická jehla s nastavitelnou hloubkou vpichu, díky které je vpich prakticky nebolestivý; získává se s ní dostatečně velká kapka krve. Vzhledem na krví přenosné onemocnění při měření glykémie jiné osobě vždy lancetu vyměňte. Taktéž i lancety jsou hrazené ze zdravotního pojištění.
| Lancety do lancetových per | pro intenzifikovaný režim | 200 kusů za rok |
|---|---|---|
| pro konvenční režim | 100 kusů za rok | |
| pro diabetiky léčené perorálními antidiabetikami a dietou | 100 kusů za rok |
Nastavení glukoměru
Glukoměr musí být nastavený na správné jednotky měření. Na Slovensku je běžně používanou jednotkou glykémie mmol/l. Pokud pocházíte z krajiny, kde se používá jednotka mg/dl, převod se dělá následujícím způsobem:
Vzorec pro výpočet mg/dl z mmol/l je: mg/dl = 18 × mmol/l
Vzorec pro výpočet mmol/l z mg/dl je: mmol/l = mg/dl/18.
Zkontrolujte, jestli kód nastavený na glukoměru odpovídá kódu na testovacích proužcích.
Jestli se chcete přesvědčit, jestli glukoměr i testovací proužky správně spolupracují, můžete udělat test s kontrolním roztokem.
Uchovávejte proužky v originálním balení na suchém místě a nikdy je nedávejte do lednice ani mrazáku.
Před odběrem krve si umyjte ruce mýdlem a dobře si je osušte.
Před odběrem nikdy nepoužívejte dezinfekci. Může ovlivnit přesnost měření.
Dbejte na to, abyste testovací proužky spotřebovali do data expirace- data spotřeby uvedeného na obalu. Nikdy nepoužívejte proužky po tomto datu, můžou zapříčinit nepřesnost výsledků!
Porovnávání výsledků naměřených glukoměrem a v laboratoři
Pokud si chcete zkontrolovat přesnost glukoměru, jedinou možností je porovnat výsledky na glukoměřu s výsledky v laboratoři. Vykonejte test s kontrolním roztokem, abyste si ověřili, jestli přístroj funguje správně. Je dobré aspoň 8 hodin před porovnávacím měřením nejíst. Glukoměr vemte s sebou do ambulance na odběr. Dbejte na to, aby vzorky z obou testů (test s glukoměrem a laboratorní test) byli odebrané do 5 minut a následně změřené do 30 minut. Používejte jen čerstvou kapilární krev, kapku krve si odeberte vždy z jiného prstu. Přesvědčte se, či laboratorní přístroj je kalibrovaní na obsah glukózy v krevní plazmě. Pokud není přístroj kalibrovaný na obsah glukózy v krevní plazmě. Pokud není přístroj kalibrovaný na krevní plazmu, ale na tzv. plnou krev, budou výsledky na glukoměru přibližně o 12% vyšší. Při dodržení doporučeného postupu by se výsledky neměli lišit víc než 20%.
Glukoměry podávají rychle a spolehlivě výsledky a můžete se na ně spolehnout.
Glukózový senzor
Pokud chcete zjistit, jaké máte hodnoty glykémie v průběhu delšího období, například po 7 dní, je možné použít glukózový senzor. Je určený na 24-hodinové nepřetržité monitorování glykémie. Desítky pravidelných měření v průběhu dne, které pacient nevnímá, nahrazují dosavadní bolestivé vpichy do prstu.
Glukózový senzor na nepřetržité měření hodnot glykémie- tzv. systém CGMS (Continuous Glucose Monitoring System) je nový progresivní nástroj na efektivní správu diabetu. Trendové grafy získané jeho pomocí pomáhají pacientovi operativně reagovat na tendenci změn hodnot glykémie nepřetržitě po celých 24 hodin s několikadenní periodou; po jejím uplynutí je potřebná výměna senzoru. Systém CGM dokáže diabetika, resp. jeho okolí, hlasitým varovným signálem upozornit na rychlý pokles hladiny glykémie. Tím dává pacientovi čas na řešení situace a umožňuje předejít vzniku akutní těžké hypoglykémie spojené s bezvědomím. Pacientům používajícím inzulínové pumpy komunikace pumpy s glukózovým senzorem dává možnost mnohem efektivněji nastavovat bazální dávky inzulínu a zároveň jim poskytuje jednodušší volbu tzv. bolusové schématu, podle které je v pumpě definované časové rozložení bolusové dávky inzulínu. Při spojení glukózového senzoru s inzulínovou pumpou, vybavenou komunikací se senzorem, dokáže pumpa při prudkém poklesu glykémie zastavit aplikaci inzulínové dávky na určitou dobu, čím poskytne organismu diabetika, kterému hrozí vznik těžké hypoglykémie, čas na autoregulační reakci. Tím se zabrání vzniku hrozící hypoglykémie.
Glukózové senzory jsou hrazené jen ve výjimečných situacích. Náklady na 7- denní měření pro pacienta jsou přibližně 45 €.
| GLUKÓZOVÝ SENZOR | senzor na kontinuální monitorovaní hladiny glukózy z intersticiální tekutiny | 4 ks během gravidity | diabetičky s DM 1. typu |
|---|---|---|---|
| 4 ks za rok | děti ve věku do 15 let s DM 1. typu, které používají inzulínovou pumpu, nejsou dostatečně metabolicky kompenzované a mají HbA1c víc než 8 % (podle metodiky DCCT), anebo děti s opakovanými stavy závažné hypoglykémie |
Glykosurie (cukr v moči)
Diabetici 2. typu, kterým pojišťovna nehradí glukoměr (pacienti s dietou a perorálními antidiabetikami, zkratka PAD), si můžou doma sami sledovat hladinu cukru v moči. Jde o jednoduché vyšetření pomocí testovacího proužku určeného na vyšetření cukru, případně ketolátek (acetonu) v moči. Správně léčený diabetik má mít moč na přítomnost cukru i acetonu negativní.
Pozitivní nález cukru v moči svědčí o vysoké hladině krevního cukru – vyšší než 10,0 mmol/l. Při nízké, normální anebo i mírně zvýšené glykémii cukr v moči nezjistíme.
Trvalý nález cukru v moči je potřeba vždy konzultovat s lékařem-diabetologem. I když sledování hladiny cukru v moči je orientační, má význam i z hlediska motivace pacienta na lepší dodržení režimových opatření a je vhodné hlavně pro starší pacienty s cukrovkou 2. typu.
| Testovací proužky na testování moče | Testovací proužky na stanovení glukózy | |
|---|---|---|
| intenzifikovaný režim dospělých | 50 ks na měsíc za měsíc | |
| intenzifikovaný režim u dětí do 18 let veku a nezaopatřených osob do 25 let | 50 ks na měsíc za měsíc | |
| konvenční režim | 50 ks za dva měsíce | |
| perorálními antidiabetikami a dietou | 50 kusů za tři měsíce | |
| Testovací proužky na stanovení ketolátek | ||
| intenzifikovaný režim dospělých | 50 ks na měsíc za měsíc | |
| intenzifikovaný režim u dětí do 18 let a nezaopatřených osob do 25 let | 50 ks na měsíc za měsíc | |
| konvenční režim | 50 ks za dva měsíce | |
| perorálními antidiabetikami a dietou | 50 kusů za tři měsíce | |
| Testovací proužky na stanovení glukózy a jiných látek | ||
| intenzifikovaný režim dospělých | 50 ks na měsíc za měsíc | |
| intenzifikovaný režim u dětí do 18 let a nezaopatřených osob do 25 let | 50 ks na měsíc za měsíc | |
| konvenční režim | 50 ks za dva měsíce | |
| perorálními antidiabetikami a dietou | 50 kusů za tři měsíce |
Vitaminy a minerální látky u diabetiků
Vitamíny a minerální látky v našem těle sehrávají velmi důležitou úlohu v metabolických procesech. Jsou potřebné v malých množstvích. Jako součást rozličných enzymů se zúčastňují na chemické přeměně látek. I velmi mírný nedostatek vitamínů a minerálních látek vede k závažným klinickým stavům a onemocněním. Správná a vyvážená výživa zabezpečuje dostatek všech potřebných látek. Avšak při některých stavech a onemocněních je v jejich organismu nedostatek a je potřebné dodat chybějící vitamíny a minerály.
Cukrovka je onemocnění, při které je zvýšený oxidační stres. Oxidační stres je nerovnováha mezi tvorbou reaktivních molekul, které poškozují organismus, a jejích zneškodňováním. Volné radikály jsou látky velmi lehko reagující s jinými látkami a molekulami. Lehko vznikne poškození normální funkce a začne se rozvíjet nemoc. Za vznik oxidačního stresu jsou zodpovědné reaktivní kyslíkové částice (ROS), kterými jsou např. superoxid, peroxid vodíku, hydroxylové radikály. Tyto látky jsou produktem normálního buňkového metabolismu v každém živém organismu, který získává energii oxidací. Vznik oxidačního stresu je proto výsledkem porušení rovnováhy na různých úrovních v buňce. Z tohoto důvodu se v buňce produkují enzymy, které jsou zodpovědné za detoxikaci buňky od ROS a boj s oxidačním stresem. Antioxidační látky teda plní obrannou funkci. K nízkomolekulovým látkám, které ochraňují organismus, patří kyselina arkorbová – vitamín C, kyselina lipoová, tokoferoly vitamin E a i jiné látky.
Odborné společnosti jako je The Amecian Diabetes Association (ADA) a the American Dietetic Assocation zastávají názor, že zdraví jedinci a jedinci s malým rizikem nutričních deficitů získávají dostatek mikronutrienů z potravy. Jsou však skupiny lidí se zvýšeným rizikem nedostatku. K nim patří pacienti držící nízkokalorické diety, pacienti s věkem nad 65 let, striktní vegetariáni a jiné speciální skupiny pacientů, kam patří i diabetici, můžou mít prospěch s užíváním vitaminových a minerálních doplňků. V současnosti jsou publikované studie z běžné klinické praxe, které dokazují spojitost mezi dietním a doplňkovým příjmem vitamínem a antioxidantů a pozitivním vlivem na léčbu některých specifických komplikací diabetu jako například diabetické polyneuropatie a diskutuje se o vlivu na kardiovaskulární onemocnění.
Význam a úloha jednotlivých vitamínů a minerálních látek
Chrom. Přítomnost trojmocného chromu (Cr + 3) se vyžaduje na udržení normálního glukózového metabolismu. V experimentálních studiích při chybění chromu se vyvinula porucha metabolismu glukózy, která však dala zvrátit přidáním chromu do potravy. Chrom se zúčastňuje nejen v procesech spojených s kontrolou hladiny cukru v krvi, ale i metabolismu lipidů (tuků), snižování tělesné hmotnosti a hustoty kostí. Normální množství chromu je 25 μg pro ženy a 35 μg pro muže. Rizikové faktory, které poukazují na to, že pacientovi může chybět chrom, jsou hyperglykémie, glykosurie, příjem nízkokalorické diety a vyšší věk. Další situace, kdy může být nedostatek chromu je těhotenství, kojení, stres, infekce a trauma a dlouhodobé chronické cvičení. Chrom zvyšuje a posiluje působení inzulínu. Pro správné vstřebávání je vhodný poměr zinku a chromu, ale i odstup od užití aspirinu, železa.
Zinek. Je druhým nejvíc zastoupeným stopovým prvkem v lidském těle. Kvůli svým funkcím patří mezi nejvýznamnějším. V současnosti je ho ve stravě nedostatek, protože průmyslně připravované potraviny ho obsahují jen ve velmi malém množství. V těle se nevytvářejí velké zásoby, a proto je potřebné je neustále doplňovat. Nejvíc jsou jeho nedostatkem postižené děti, mládež, diabetici a těhotné ženy. Zinek je potřebný pro svalovou práci a velké množství se ho ztrácí pocením. Příznaky nedostatku jsou zpomalený růst, nepravidelná menstruace, snížení imunity a náchylnost k infekcím, snížená kvalita pokožky a delší hojení ran, zhoršení zraku, arterioskleróza a poruchy sexuálních funkcí. Při nedostatku se objevují na nehtech bílé skvrny. Jeho doporučená denní dávka je asi 15mg. Je předpokladem pro zvýšenou tvorbu testosteronu a je nevyhnutelný k syntéze bílkovin a k růstu svalové hmoty. Podporuje hojení ran a dělení buněk a příznivě ovlivňuje organismus při kožních onemocněních. Podporuje správnou funkci inzulínu a snižuje hladinu cholesterolu v krvi. Chrání před infekcemi. Pomáhá i při psychických problémech jako je deprese.
Vitamin E. Vitamin je rozpustný v tucích. Jeho hlavní funkce je antioxidační působení. Předpokládá se, že právě volné radikály jsou příčinou kardiovaskulárních onemocnění, nádorových onemocnění, ovlivňuje životnost buněk. Nízké hladiny vitaminu E se spojují s cukrovkou. Právě pacienti s cukrovkou mají snížené hladiny antioxidačních látek a zároveň mají jejich zvýšenou potřebu. Nedostatečná kontrola cukrovky- hyperglykémie se spojuje se zvýšenou tvorbou markerů oxidativního stresu. Vitamin E neutralizuje volné kyslíkové radikály vznikající během normálních procesů v buňce, ochraňuje buňkové membrány a sehrává úlohu i metabolismu tuků ovlivněním lipoproteinu LDL. Předpokládá se, že může působit jako ochrana před poškozením ledvin, nervů a jako prevence srdečně cévních onemocnění tak, že zabraňuje změnám bílkovin, při kterých se na bílkoviny váže glukóza (glykacií), oxidací tuků a zabraňuje shlukování a srážení krevních destiček. Dávka vitaminu E do 400 IU se považuje za bezpečnou, neměla by se však překročit dávka >800 IU.
Vitaminy skupiny B. Hyperhomocysteinemie se spojuje s koronární nemocí srdce, onemocnění cév mozku jako je i onemocnění cév. Je považovaná za samostatný rizikový faktor. Při její přítomnosti se riziko zvyšuje dvojnásobně. Na každých 5 μmol/l vzestupu se zvyšuje riziko úmrtí o 17% u nediabetiků a 60% u diabetiků. Dostatečné hladiny vitaminu pyridoxinu (vitamin B6), kobalaminu (vitamín B12), a kyseliny listové jsou nevyhnutelné pro správný metabolismus homocysteinu. Nedostatek kyseliny listové je nejčastější u diabetiků při léčbě léky obsahující účinnou látku metformin, dále při lécích používaných na léčbu epilepsie ale i na léčbu silné bolesti, u těhotných, u kojících, u alkoholiků a u pacientů po chirurgických zákrocích v trávicím traktu. Doporučená denní dávka kyseliny listové je 400 μg/den a u dospělých 600 μg na den během těhotenství. Vitamíny B-komplexu mají příznivé účinky na zápalové a degenerativní onemocnění nervů a pohybového systému. Používají se nejen jako náhrada při nedostatku vitamínu v organismu, ale při vysokém dávkování mají delší farmakologické vlastnosti, kterými se vysvětlují analgetické, antineuralgické a regenerativní účinky. Lederman a Wiedey (1989) pozorovali na v placebo kontrolované dvojmo zaslepené studii účinnost kombinovaného léku s obsahem benfotiamnu, vitaminu B6 a B12 (milgamma® N cps), který se podával pacientům s diabetickou polyneuropatií, která se projevovala jako pálení dolních končetin. Během léčby nastalo významné zlepšení bolestivých pocitů a poruch citlivosti. Strache a kol. (1996) pozoroval v placebem kontrolované dvojmo zaslepené studii významné zlepšení vodivosti nervových vláken během podávání kombinovaného léku obsahujícího benfotiamin, vitamín B6 a vitamín B12 v léčbě diabetické polyneuropatie. I dlouhodobé sledování 9 měsíců po ukončení studie potvrdili příznivý účinek. Vitamin B6 se zúčastňuje na odbourávání bílkovin, tuků a cukrů. Jeho účinek na nervové tkanivo se může využít ke snížení zápalných projevů na nervových vláknech. Vitamin B12 je nenahraditelný pro látkovou výměnu buněk, pro tvorbu krvinek a funkci nervového systému. Působí jako katalyzátor při biologické tvorbě nukleových kyselin jako stavební jednotky nových buňkových jader. Vysoké dávky vitaminu B mají protibolestivé a antialergické vlastnosti a podporují průtok krve.
Vitamin B1. Nervové buňky získávají energii hlavně odbouráváním glukózy. Proto pro správnou funkci nervů je nevyhnutelné dostatečné zásobování vitamínem B1. Při zvýšené hladině glukózy se zvyšuje potřeba vitaminu B1. Nejlepší je dodávat vitamin jako látku, benfotiamin, který se v těle upraví na vitamin B1.
Kyselina pantotenová anebo vitamin B5 je kyselina a zároveň vitamin. Kyselina pantotenová patří do skupiny vitaminů rozpustných ve vodě. Vstupuje do metabolismu cukrů, tuků a bílkovin. Podílí se na tvorbě červeného krevního barviva hemoglobinu.
Biotin (jiné názvy vitamin B7, vitamin H, vitamin I) je jeden z vitaminu B. Je nepostradatelný pro cévní systém a kůži. Projevy nedostatku biotinu se projevuje kožními poruchami, malátnost, slabostí a nevládností končetin.
Betakarotén v lidském těle funguje jako antioxidant. Při jeho nedostatku se zvyšuje riziko rakoviny a klesá celková obranyschopnost organismu. Pokud není tělu dodávaný ani vitamin A, není z čeho tento vitamin vyrábět, a to s sebou nese významná zdravotní rizika. Při předávkování betakaroténem (na rozdíl od vitaminu A) nehrozí žádní vážnější zdravotní problémy. Vedle přírodního betakaroténu, obsaženého převážně v zelenině, je vyráběný syntetický betakarotén, který se používá do komerčních potravinových doplňků a kosmetických výrobků. Syntetický betakarotén má jinou strukturu molekuly organismu se víc doporučuje konzumace přírodního vitaminu.
Vitamin C. Podává se dospělým a dětem na prevenci anebo terapii stavů nedostatku kyseliny askorbové v organismu, hlavně v období zvýšených nároků; v dětství během růstu, v těhotenství, při laktaci, při namáhavé práci, sportu, infekčních chorobách, v rekonvalescenci, při jednostranné stravě, ve stáří a u kuřáků. V kombinaci s jinými antioxidanty se podává pouze omezení škodlivého vlivu volných radikálů (antioxidační působení).
Určité skupiny pacientů, jako jsou senioři, těhotné a kojící ženy jako i striktní diabetičtí vegetariáni můžou mít prospěch z podávání přípravků s obsahem vícero vitamínů a minerálních látek. V tabulce níže je uvedená riziková skupina a doporučené dodání vitaminu anebo minerální látky.
| Ženy | Vápník, železo, kyselina listová |
|---|---|
| Dospívající | Vápník, železo, vitamíny, minerály |
| Senioři | Vápník, železo, vitamíny, minerály, vitamín D, vitamín B12 |
| Diabetici | Vápník, železo, vitamíny, minerály, vitamín D, vitamíny skupiny B |
| Vegetariáni | Vápník, vitamín D, železo, vitamín B12 |
| Kuřáci | Vitamín C |
Při užívání přípravků s obsahem vitamínů a minerálních látek je potřebné nepokračovat doporučené denní dávky. Velkou výhodou je dostupnost přípravků, které obsahují kombinaci jednotlivých vitaminu v jedné tabletě. Je velmi důležité si uvědomit, že vitaminy a minerály nám pomáhají, avšak nenahradí pestrou a plnohodnotnou stravu a zdravý životní styl.
Doplněk stravy s obsahem vitamínů a minerálních látek
Glucose Vital 90 tabliet
Doplněk stravy s obsahem vitamínů a minerálních látek.
Glucose Vital 30 tabliet
Doplněk stravy s obsahem vitamínů a minerálních látek.
Dostupnost
Glucose Vital je doplněk stravy, který je svým složením určen především lidem se zvýšenou hladinou glukózy v krvi a je dostupný v každé lékárně. V případě, že produkt v lékárně nemají skladem, lékárník vám jej rád objedná a do 24 hodin mohou být u vás, nebo je možné si jej snadno zakoupit online.
Složení a dávkování
zobrazit tabulku složení a dávkování
Přečtěte si příbalový leták
PDF soubor ke stažení
Mohlo by Vás zajímat
Vitamíny a minerály u diabetika
Vitamíny a minerály jsou pro naše tělo velmi důležité. Cukrovka je totiž onemocnění, které zvyšuje oxidační stres…
Základní informace o cukrovce
Co je diabetes? Jak vzniká, co ho způsobuje a které typy diabetu rozeznáváme? Jakou roli hraje v lidském těle inzulín?…
Komplikace diabetu
Dlouhodobá ignorace nebo nesprávná léčba cukrovky může vést až k vážným akutním či chronickým komplikacím…