Hlavní příčinou vzniku a rozvoje pozdních komplikací je dlouhodobě špatné léčení cukrovky, tedy trvale zvýšená hodnota cukru v krvi. Informaci o hladině cukru v krvi nám poskytují jednotlivá měření cukru v krvi pomocí glukometru nebo i vyšetření glykovaného hemoglobinu. Tímto vyšetřením se dokáže změřit průměrná hodnota cukru v krvi za předchozí 3 měsíce. Červené krvinky se vymění každé tři měsíce. Na krvinky navazuje cukr. K rozvoji komplikací cukrovky přispívají přidružené rizikové faktory jako vysoký krevní tlak, zvýšené hodnoty tuků (cholesterolu) v krvi, obezita a nadváha, kouření, nedostatek fyzické aktivity. Vztah metabolické kompenzace a vzniku komplikací cukrovky potvrdily získané zkušenosti na souborech tisíců pacientů léčených a sledovaných ve speciálním režimu – v klinických studiích. Platí i opačný vztah. Důsledné regulování cukrovky a snaha o dosažení normálních hodnot cukru v krvi snižuje výskyt a rozvoj pozdních komplikací.
Při cukrovce vznikají akutní a chronické komplikace.
Komplikace jsou způsobeny:
- poškozením velkých cév (diabetická makroangiopatia)
- poškozením malých cév a nervů (diabetická mikroangiopatie a neuropatie).
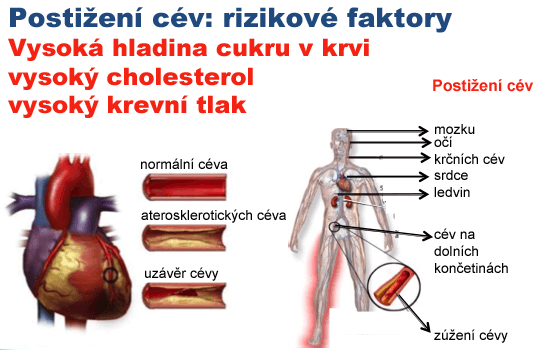
Postižení velkých cév
Při poškození velkých cév (diabetické makroangiopatii) jde v podstatě o urychlený proces aterosklerózy velkých cév (tzv. Kornatění tepen). Cévy se postupně zužují a uzavírají. Tím vznikají nemoci z nedokrvení, často slyšena diagnóza -ischemická nemoc, ke které se přidá název orgánu. Nejčastěji je postižené srdce, což se projevuje bolestmi v hrudníku (pocitem tlaku na hrudník). Ne vždy jsou však bolesti přítomny, zvláště u diabetiků; stav se nazývá tiché nedokrvení – tichá ischémie. Tím se vysvětluje, že pacient překoná infarkt srdečního svalu a ani o tom neví. Rovněž se mohou postupně zužovat cévy na dolních končetinách a vzniká ischemická choroba dolních končetin. Projevuje se tak, že pacient pociťuje bolesti v lýtkách při rychlé chůzi nebo bolesti nohou zejména v noci s úlevou po složení nohou z postele. Pokud má pacient takové projevy, měl by to říci lékaři. Jiným projevem je zužování cév na krku. Nejzávažnější komplikací je uzavření cév. Pokud se to stane na srdečních cévách, jde o infarkt myokardu. Infarkt myokardu je život ohrožující stav. U diabetiků je riziko vyšší dva- až čtyřikrát ve srovnání s běžnou populací. Na uvědomění si rizik slouží následující příklad. U diabetika bez infarktu je stejné riziko vzniku infarktu srdečního svalu než u jeho spolužáka po infarktu do druhého infarktu. Rozvoj aterosklerózy je u diabetiků mnohem rychlejší, změny se projevují spíše a mají závažnější průběh než u nediabetiků. Na Slovensku v roce 2011 bylo 330 tisíc diabetiků, z toho překonalo 22 tisíc infarkt myokardu, 24 tisíc cévní mozkovou příhodu, 8 tisíc mělo „diabetickou nohu“ a 4 tisíce mělo amputovanou dolní končetinu. Komplikace vznikají v mladším věku, mívají závažnější průběh a mají horší prognózu.
Rozvoj aterosklerózy podporují kromě vysoké hladiny glukózy (cukru) v krvi zejména spolupůsobící rizikové faktory: vysoký krevní tlak, vysoká hladina tuků v krvi (celkového cholesterolu a triglyceridů a snížená hladina HDL-cholesterolu), kouření, obezita, malá pohybová aktivita.
Při léčbě cukrovky léčíme několik onemocnění. Aby se pacient vyhnul komplikacím cukrovky nebo jejich nástup oddálil, je jeho spolupráce na léčbě cukrovky a dalších rizikových faktorů nevyhnutelná.
Poškození malých cév (diabetická mikroangiopatie)
Vliv dlouhodobě zvýšené glykémie se projevuje především v buňkách, kde se přenos glukózy zajišťuje nezávisle na vlivu inzulínu. Velmi citlivé jsou buňky sítnice v oku, oční čočka a ledviny. Zvýšená hladina cukru v krvi aktivuje takové zpracování cukru, které poškozuje bílkoviny, zvyšuje oxidační stres, propustnost cév, tvorbu látek, které aktivují zánět, zvyšuje podíl cizorodé hmoty mezi buňkami, přičemž odumírají některé buňky výstelky cév. Tam, kde tělo nemá dost výživy, tvoří se malé cívky, ale neplnohodnotné, které velmi snadno praskají.
Poškození ledvin u diabetika – diabetická nefropatie
Diabetická nefropatie je onemocnění, jehož přímou příčinou je diabetes mellitus. Vzniká asi u 1/3 diabetiků po 10 letech trvání diabetu 1. typu a asi u 35 – 40% diabetiků 2. typu. Onemocnění se projevuje změnami v drobných cévách ledvinných klubíček (glomerulů). Následkem je snížená průchodnost cév a schopnost ledvin čistit krev. Onemocnění je nebolestivé, nejprve se projeví sníženým objemem vyčištěné krve (glomerulární filtrací), nebo tím, že ledviny do krve propouštějí albumin (nejmenší bílkovinu) a později všechny bílkoviny. Onemocnění pomalu postupuje tak, že se vyčistí stále méně krve a propouští se stále větší množství bílkovin – až nastane úplné selhání ledvin. V této fázi je proces nevratný. Pacient je odkázán na umělou ledvinu (hemodialýzu) a příjem ledviny od dárce – transplantaci.
Filtrace ledvin lze vypočítat na základě kreatininu, věku a hmotnosti pacienta. Velikost filtrace ovlivňuje výběr léků nejen k léčbě cukrovky.
Poškození očí u diabetika – diabetická retinopatie
Cukrovka je nejčastější příčinou slepoty. Z 336 552 diabetiků v roce 2011 na Slovensku mělo oční komplikaci 66 275 a 979 diabetiků bylo slepých. Cukrovka postihuje několik součástí oka, nejčastěji sítnici, ale také se u diabetiků mnohem častěji vyskytuje šedý zákal (katarakta).
Zhoršení zraku diabetika znamená přítomnost značně pokročilé změn na očním pozadí. Změny se vytvářejí postupně, bez příznaků a nebolestivé.
Poškození sítnice – diabetická retinopatie
První stadium je neproliferující retinopatie. V drobných cévách sítnice vznikají výdutě, které mohou v dalších stádiích praskat, a tak může dojít ke krvácení do sítnice.
Druhé stádium je preproliferativní retinopatie. Příznačný je růst nově vytvořených drobných cév (cévy rostou, protože některé oblasti nemají dost výživy, což stimuluje jejich růst). Navíc z drobných cév uniká tekutina, a tak vznikají oblasti s průsaky (tvrdé a vatovité průsaky).
Třetí stadium je proliferační retinopatie. Je velmi vážným poškozením sítnice. Postupující novotvorbu cév doprovází mohutná novotvorba vaziva s následným častým krvácením do sítnice i sklivce.
Je to konečné stadium. Dochází k odloučení sítnice a až k slepotě. Ztráta zraku je trvalá.
Při otěhotnění pacientek s diabetickou retinopatií je třeba, aby věděli o zvýšeném riziku zhoršení očního nálezu během těhotenství. Je vhodné zkontrolovat zrak před plánovaným otěhotněním, po otěhotnění a pak během každého trimestru. Těhotenství není kontraindikací laserové léčby. Diabetička musí mít dobře regulovaný krevní tlak, protože hypertenze je významným rizikovým faktorem rozvoje retinopatie.
Antikoncepce u pacientek s diabetickou retinopatií se doporučuje podávat progesteron, při podávání vyšších dávek estrogenu je riziko diabetické retinopatie trojnásobně vyšší.
Aby se zamezil nebo zpomalil průběh onemocnění, je třeba velmi dobré regulaci cukrovky a pravidelné vyšetřování očního pozadí. Diabetik má nárok na vyšetření jednou rok. Je v bytostném zájmu pacienta, aby ho absolvoval. V současnosti se změny dají účinně léčit pomocí ošetřování laserem. Ošetření je běžně dostupné a výsledky léčby jsou velmi dobré. Ošetřování se musí začít včas, jen tak lze zabránit trvalé ztrátě zraku. V minulosti se předpokládal příznivý účinek různých léků na zpevnění cévní stěny. Jejich účinek je pouze podpůrný. Nejtěžší formy retinopatie se dají léčit podáváním léků přímo do oka. Podávají se kortikoidy a látky, které zastavují růst nově vytvořených cév.
Šedý zákal (katarakta) ovlivňuje vyšetřování očního pozadí a ovlivňuje i léčbu laserem. Vyžaduje se vyšší dávky laserové energie, co může ovlivnit okolní tkaniva. Taktéž se může zhoršit i přesnost zásahu. Proto se diabetikům doporučuje, aby operaci šedého zákalu neodkládali.
Zhoršení zraku na začátku léčby
Příliš rychlé zlepšení glykémie na začátku onemocnění anebo její výrazné kolísání jako i výrazné změny v jejím regulování můžou dočasně zhoršit zrak tím, že se přechodně změní zduření čočky a lom světla v čočce. Dlouhodobě zlepšená úprava glykémie zmenšuje riziko pokroku diabetické retinopatie. Zintenzivnění inzulínové léčby s náhlým zlepšením regulování glykémie však může doprovázet dočasné zhoršení diabetické retinopatie. U pacientů s proliferativní retinopatií, vyjma když se neléčí fotokoagulacií, mohou těžké hypoglykemické příhody vyústit do přechodné amaurózy (slepoty).
Poškození nervů – diabetická neuropatie
Jde o onemocnění nervů způsobené trvale zvýšenými hodnotami cukru v krvi – hyperglykémií. Vyskytuje se u 65% diabetiků. Nejčastěji jsou postiženy nervy dolních a horních končetin, ale bývají postižené i nervy trávicího traktu, nervy zásobující srdce, ale i pohlavní orgány.
Diabetická neuropatie se projevuje poruchou citlivosti. Nejčastěji jde o dolní končetiny, zpravidla na místech, kde sahají gumičky ponožek. Obvykle jsou postižené obě nohy. Neuropatie může probíhat i bez příznaků. Pokud jsou přítomné příznaky, mají charakter mravenčení, brnění, pálení prstů na nohách v pokoji především v noci. Postupně můžou vznikat bolesti za klidu, křeče v lýtkách. Postupně se může vyvinout ztráta citlivosti vnímání tlaku, tepla a bolesti.
Někdy má pacient pocit, že ztrácí rovnováhu, anebo pocit, že stále chodí v ponožkách, má na rukou rukavice. Rozvinutá neuropatie se projevuje velmi silnými bolestmi, které se dají těžko ovlivnit léčbou. Někdy se bolesti dostaví po zvýšení hodnot cukru v krvi.
Kůže se bez impulzů z nervů mění. Pro sníženou citlivost a změny kůže se vyvíjí poškození kožního krytu, hlavně na místech vystavených největšímu tlaku.
Defekt se vytváří tak, že se nejdřív tvoří zhrubnutá kůže. Po jejím oloupení jde vidět maso. Defekt nebolí. Rána bývá oválná, pravidelná. Okolo ní je lem zhrubnuté kůže. Je mnohem větší než viditelná poškozená oblast. Jde o poškození způsobené nervovým tkanivem. Projevuje se jako růžová a teplá kůže. Rány se nacházejí v místě zvýšeného tlaku. Je nebolestivá i při ošetřování nástroji. Pro léčbu je velmi důležité rozpoznat, či jde o ránu způsobenou diabetickou neuropatií anebo či vznikla v důsledku zhoršení zásobení krví.
O ráně způsobené nedostatečným překrvením svědčí chladná kůže, která je bledá, případně zbarvená do tmavohnědočervena, není cítit pulz cév na zadní straně nohy a rány velmi bolí. Často jsou přítomné i puchýře s odloupenou pokožkou. Rány jsou obvykle na konečkách prstů anebo v okrajových oblastech chodidla.
Čím dříve se neuropatie zjistí a léčí, tím je léčba úspěšnější. Neuropatie se dá nejlépe zjistit pomocí speciálně vyvinutého vlákna. V domácích podmínkách i pomocí kusem vaty, anebo přikládáním přiměřeně teplého až vlažného předmětu. Specializovaným neurologickým vyšetřením se pomocí přístrojů přesně určí typ poruchy.
Na prevenci a léčbu je potřebná optimální kompenzace cukrovky. Z léků se používají i volně dostupné léky na bázi vitaminu B.
Každý diabetik by měl věnovat zvýšenou pozornost nohám. Hygiena noh je základem. Třeba se pravidelně umývat vlažnou vodou a mýdlem s důsledným osušením měkkým ručníkem, hlavně mezi prsty, natírat pokožku noh hydratačními krémy, ošetřovat zhrubnutou kůži a změněné nehty. Levná a účinná je mast na základě kyseliny acetylsalicylové, močoviny a vazelíny. Obuv musí být pohodlná, dostatečně široká, vzdušná a na nízkém podpatku. Nedoporučuje se chodit bos, protože je nohy potřeba chránit před rizikem poranění. Je vhodné si denně kontrolovat chodidla noh položením zrcadla na zem. Denně je třeba se pohybovat, cvičit s nohami, aby se zlepšilo prokrvení noh a její svalová funkce. Každá rána na nohách je velkým rizikem a je třeba ji ošetřovat. Pokud se nehojí nebo ještě zhoršuje, je nutné ihned vyhledat lékaře. Ránu je potřeba správně ošetřit, překrývá se mastným tylem a až po tom se do něho dává gáza. Tím se zabrání strhnutí nově vytvořené zárodečné vrstvy kůže.
Co je třeba si zapamatovat?
- Vznik a rozvoj komplikací není nevyhnutelným důsledkem diabetu, při optimální metabolické kompenzaci a dostatečné starostlivosti se nemusí vůbec vyvinout.
- Pokud už chronické komplikace vznikly, jejich důsledky nemusí být závažné. Při jejich správné léčbě a pravidelných kontrolách nemusí dál pokračovat.
- Je velmi důležité odstranit vliv rizikových faktorů, a to především dosažením normálních hodnot krevního tlaku, úpravou tuků v krvi, nekouřením, zajištěním normální tělesné hmotnosti (na začátku postupné snížení hmotnosti o 10% původní hmotnosti), správnou výživou a přiměřenou fyzickou aktivitou.
Předcházejte pozdějším komplikacím těmito opatřeními:
- Dodržujte dietu a dietní opatření, pravidelně cvičte, přesně užívejte léky a podávejte si správnou dávku inzulínu.
- Pravidelně si sledujte a zaznamenávejte hodnotu glykémie, naučte se měnit dávky léků tak, abyste se výsledky měli blízké normě.
- Pravidelně konzultuje svůj stav s diabetologem.
- Aspoň jednou za rok choďte na vyšetření očního pozadí a na EKG.
- Pravidelně si měřte krevní tlak a snažte udržet hodnoty krevního tlaku blízké normě.
- Pravidelně si dejte vyšetřit moč na přítomnost albuminu anebo bílkoviny.
- Aspoň jednou za rok si dejte vyšetřit hladinu tuků v krvi.
- Denně si kontrolujte nohy a věnujte jim zvýšenou pozornost.
- Nekuřte.
Je lepší komplikacím předcházet, než je těžce a dlouhodobě léčit.
Doplněk stravy s obsahem vitamínů a minerálních látek
Glucose Vital 90 tabliet
Doplněk stravy s obsahem vitamínů a minerálních látek.
Glucose Vital 30 tabliet
Doplněk stravy s obsahem vitamínů a minerálních látek.
Dostupnost
Glucose Vital je doplněk stravy, který je svým složením určen především lidem se zvýšenou hladinou glukózy v krvi a je dostupný v každé lékárně. V případě, že produkt v lékárně nemají skladem, lékárník vám jej rád objedná a do 24 hodin mohou být u vás, nebo je možné si jej snadno zakoupit online.
Složení a dávkování
zobrazit tabulku složení a dávkování
Přečtěte si příbalový leták
PDF soubor ke stažení
Mohlo by Vás zajímat
Vitamíny a minerály u diabetika
Vitamíny a minerály jsou pro naše tělo velmi důležité. Cukrovka je totiž onemocnění, které zvyšuje oxidační stres…
Základní informace o cukrovce
Co je diabetes? Jak vzniká, co ho způsobuje a které typy diabetu rozeznáváme? Jakou roli hraje v lidském těle inzulín?…
Komplikace diabetu
Dlouhodobá ignorace nebo nesprávná léčba cukrovky může vést až k vážným akutním či chronickým komplikacím…